La enfermedad de Parkinson es un trastorno neurodegenerativo
crónico y progresivo que se manifiesta por la combinación variable de temblor
de reposo, rigidez, bradicinesia y una alteración característica de la marcha y
la postura.
Fisiopatología:
Pérdida progresiva de neuronas productoras de dopamina
localizadas en la sustancia negra compacta, produciendo un desbalance entre la inhibición dopaminérgica y la
excitación colinérgica, lo cual aumenta la producción de GABA por el núcleo
estriado produciendo inhibición excesiva del tálamo, los núcleos de la base y
suprime así el sistema cortical motor produciendo aquinesia, rigidez, temblor.
Manejo perioperatorio:
En los últimos años se ha producido un aumento del número de
pacientes con Parkinson a los que se interviene quirúrgicamente. Por
las alteraciones típicas que produce la enfermedad y la complejidad del
tratamiento farmacológico se debe tener unas
consideraciones especiales.
Los tipos de cirugías que más se practican son la oftalmológica la ortopédica y la urológica. La suspensión brusca de algunos fármacos puede provocar la reaparición de la patología de base, o bien, el síndrome de retirada. En estos casos al estrés de la cirugía se le añade el malestar de su patología sin su soporte farmacológico habitual. Esto puede dificultar la realización de cualquier intervención quirúrgica empeorando el estado basal del paciente quedando sometido a más riesgos de los habituales.
La suspensión brusca de la medicación puede producir:
- Crisis de acinesia con problemas respiratorios
- Síndrome de hiperpirexia-parkinsonismo, indistinguible del
Sd Neuroléptico maligno (rigidez, hiperpirexia, disautonomía y aumento de C) Es
poco frecuente y se suele producir tras varios días de suspensión de levodopa.
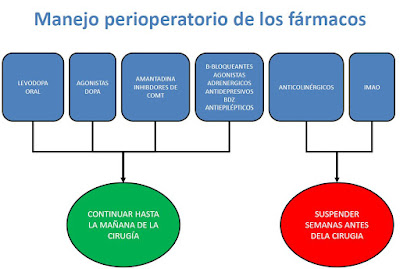
¿Qué hago con el tratamiento habitual?
Mantener y administrar la mañana de la cirugía:
- Levodopa oral: Aunque la vida media de la levodopa es breve,
de alrededor de 90 min, su efecto puede durar varias horas lo que facilita la
movilidad perioperatoria.
- Agonistas Dopaminérgicos (pramipexol, ropinirol, rotigotina):
Rotigotina, se administra en parches y
debe continuarse durante todo el postoperatorio.
- Amantadina e
inhibidores de la COMT se pueden continuar hasta la cirugía.
- Betabloqueantes, agonistas adrenérgicos, antidepresivos
tricíclicos, benzodeacepinas, y antiepilépticos.
Suspender antes de la cirugía:
- Inhibidores de la MAO (selegilina y rasagilina) se recomienda
suspender 3 semanas antes d la cirugía ya que su asociación con otros fármacos
puede precipitar síndrome serotoninérgico.
- Anticolinérgicos (cada vez más en desuso) Se deben suspender
antes porque pueden precipitar un síndrome confusional en interfieren con
varios fármacos.
Consideraciones anestésicas asociadas al Parkinson
- Motoras: Por exceso de movimiento como el temblor y
discinesias; por defecto de movimiento bradicinesia, rigidez que en ocasiones
de stress como en el perioperatorio puede ocasionar completa inmovilidad. La
acinesia puede agravar las complicaciones respiratorias y acarrear problemas
trombóticos, flebitis, úlceras por presión
- Inestabilidad hemodinámica (hipovolemia, hipotensión ortostática,
disfunción autonómica)
Disfunción faríngea y laríngea: Riesgo aumentado de neumonía
aspirativa y laringoespasmo
- Respiratorio: Patrón pulmonar restrictivo (rigidez torácica)
y tos débil. Además aumento de
secreciones y dificultas para movilizarlas
- Disfagia y mal estado nutricional (anemia, hipoalbuminemia)
- Alteraciones digestivas: sialorrea, la disfagia y la alteración
de la motilidad esofágica contribuyen a aumentar el riesgo de neumonía
aspirativa. Los pacientes intervenidos pueden presentar estreñimiento,
retraso en el vaciado gástrico e íleo paralitico
- Alteraciones urinarias: Destaca el síndrome cistocerebral,
entendido como el síndrome confusional que se produce como consecuencia de la
retención aguda de orina.
- Deformidades esqueléticas, contracturas que acaban
produciendo rigidez dificultaran la postura en quirófano.
- Depresión, demencia, dificultad para comunicarse son
problemas frecuentemente asociados al Parkinson (mala cooperación durante la
cirugía y en el postoperatorio)
Manejo del neuroestimulador
Cada vez con mayor frecuencia se intervienen pacientes a los
que previamente se les ha implantado un estimulador cerebral profundo. La
mayoría de los cuidados son similares a los que requieren los pacientes con
marcapasos. Se debe identificar el dispositivo y la gravedad de la enfermedad
del paciente cuando éste se apague. Si
los síntomas son muy graves se debe introducir medicación oral antes de apagar
el dispositivo el día anterior a la cirugía.
El dispositivo puede artefactar e interferir con el EKG.
El electrocauterio tiene el potencial de quemar tejido
neurológico alrededor del estimulador o de alterar la programación del
dispositivo. Apagándolo se disminuye el daño por eso se recomienda. El uso de
bisturí eléctrico bipolar es más seguro. Si el monopolar es absolutamente
necesario la toma de tierra se debe ponerlo más lejos posible del generador, y usar
ráfagas discontinuas irregulares y a bajas potencia.
No se ha podido establecer la seguridad del uso de
desfibriladores internos ni externos. Si se requiere, se debería poner las
palas lo más lejos posible del generador y programar la energía menor posible. Después
se deberá recomprobar la función y programación del dispositivo.
La terapia electroconvulsiva, la radiofrecuencia para
neuroablación y la estimulacion nerviosa periférica parecen técnicas seguras si
se apaga el generador previo a realizarlas.
La realización de RNM es necesaria para muchos de estos
pacientes. Puede producir elevación de la temperatura de los electrodos, lo que
conlleva daño neurológico, así como reprogramación del dispositivo.
Generalmente la RMN es posible mientras el fabricante lo permita y el tiempo de
la prueba sea minimizado.
Manejo intraoperatorio:
El anestésico de elección es el propofol
Los anestésicos inhalatorios tienen complejos efectos sobre
la dopamina cerebral. Debe evitarse absolutamente el halotano que sensibiliza a
la acción catecolaminérgica al corazón. Otros como el iso o el sevoflurano
aunque son menos arritmogénicos pueden producir hipotensión grave en pacientes
con disautonomía como los parkinsonianos
Los relajantes son seguros, siendo de elección el rocuronio
Las fenotiazinas y butirofenonas, como el droperidol exacerban
la sintomatología. Metoclopramida puede producir con frecuencia efectos
extrapiramidales, por lo que todos estos fármacos están CONTRAINDICADOS.
En caso de NVPO es de elección el ondansetron y la dexametasona
No se debe usar tampoco fármacos serotoninérgicos. La
meperidina junto con selegilina o IMAOS pueden desencadenar síndrome serotoninérgico
con hiperpirexia, temblor, taquicardia y rigidez. Como se ha comentado, deben
suspenderse los IMAOS al menos 3 semanas antes de la cirugía.
Se debe diferenciar el dolor del procedimiento quirúrgico
del producido por la misma rigidez del Parkinson. El mejor tratamiento para el
dolor genuinamente parkinsoniano es el propio tratamiento dopaminérgico. Los
opiáceos pueden utilizarse aunque con cautela porque la incidencia de rigidez es
mayor en estos pacientes.
Manejo postoperatorio
Se debe reintroducir su medicación tan pronto como el
paciente tolere.
Levodopa tan pronto como sea posible, si es necesario a
través de SNG.
El parche de Rotigotina es una buena opción postoperatoria
para los pacientes que deban mantener una dieta absoluta estricta Es eficaz y de fácil administración.
En pacientes que requieran estar intubados y sedados no se
precisa ninguna medicación habitual. Cuando comience a despertarse el proceder
sería similar al referido para dieta absoluta.
Descarga las diapositivas
Ana Carmona Bonet
Descarga las diapositivas


No hay comentarios:
Publicar un comentario